Atroofiline kolpiit: ravi, sümptomid, ravimküünlad, preparaadid. Põletikuvastased ravimküünlad günekoloogias Kolpiidi küünlad
Kolpiit on tupe põletikuline haigus, enamasti nakkusliku iseloomuga. Haiguse nimi on tuletatud kreekakeelsest sõnast colpos, ladina keeles on selle analoog vagiina. Mis puudutab colpitis on vaginiidi sünonüüm, meditsiinipraktikas võite täita mõnda neist mõistetest.
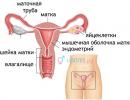
Vagiina kuulub alumisse suguelunditesse ja suhtleb oma vestibüüli kaudu otse väliskeskkonnaga. Viimane avaneb lahklihas väikeste häbememokkade vahel, mistõttu muutub see sageli kolpitiks. Vagiina on õõnes lihaseline organ, mille põhiülesanne on spermatosoidide vastuvõtmine vahekorra ajal. Seestpoolt on see vooderdatud kihilise epiteeliga - tugevuselt sarnaneb see naha epidermisega, kuid selle ülemine kiht ei keratiniseeru. Selle paksuses on arvukalt näärmeid, mis toodavad lima, et määrida vagiina vahekorra ajal ja säilitada mugavad tingimused normaalse mikrofloora jaoks. Limaskesta all asub võimas lihaskiht, mis on ehitatud vöötkiududest. Naine võib neid meelevaldselt pingutada ja lõdvestada ning soovi ja vajaduse korral treeninguga jõudu tõsta (Kegeli võimlemine). Vagiina välimine kiht koosneb tihedast sidekoest, mis eraldab seda teistest vaagnaelunditest.

Naiste reproduktiivsüsteemi struktuur
Vagiina on emakaga otse ühendatud: emaka kitsaim osa, emakakael, on selle seina sisse “sissetungitud”. Kahe organi ühendus paikneb tupe ülemises osas ja selle taga olevat ruumi nimetatakse tupe forniksiks. Seal on eesmine, külgmine ja tagumine fornix, viimane on kõige sügavam. See on spermatosoidide kogunemine pärast seksuaalvahekorda ja spermatosoidide tungimine emakakaela.
Puhkeseisundis on tupe seinad kokkusurutud olekus ja selle esipind surutakse vastu selga. Limaskest moodustab mitu voldit. Selline struktuur võimaldab kehal vahekorra ja lapse sünni ajal oluliselt venitada. Vagiina epiteel on tihedalt seotud suguhormoonidega ja selle rakkude koostis varieerub sõltuvalt tsükli staadiumist. Nende sees on süsivesikute varu glükogeeni terade kujul, mis toimivad toitaine substraadina tupe normaalsele mikrofloorale - laktobatsillidele või piimhappebakteritele. Mikroorganismid lagundavad glükogeeni ja sünteesivad piimhapet, seetõttu säilib tupes tavaliselt happeline keskkond, millel on kahjulik mõju patogeensele ja oportunistlikule mikrofloorale. Lisaks toodavad laktobatsillid vesinikperoksiidi ja antibiootikumilaadse toimega aineid. Kõik väliskeskkonnast kogemata tuppe, pärasoolest või partneri peenisega sattunud bakterid surevad mõne aja pärast ja tuuakse välja.
Glükogeeni terade arv rakkudes sõltub otseselt östrogeeni (naissuguhormooni) kontsentratsioonist veres. Tsükli esimestel päevadel on östrogeeni tase minimaalne, mistõttu tupe pH nihkub happelisest normaalseks. Sel perioodil on naine STI-sse nakatumise suhtes kõige haavatavam, kuna tupe sisekeskkond muutub patogeenide suhtes vähem agressiivseks.
Östrogeeni maksimaalne vabanemine verre toimub ovulatsiooni ajal – keskmiselt 14 päeva jooksul alates tsükli algusest (arvestatuna menstruatsiooni 1. päevast). Vagiina happesus on sel ajal maksimaalne - pH jõuab 4-5-ni, mis on kahjulik enamikule patogeense mikrofloora esindajatest. Sel perioodil STI-sse nakatumise oht väheneb oluliselt, mistõttu seks haige partneriga ei too alati kaasa patogeeni edasikandumist.

Vagiina pH tase naise erinevatel eluetappidel
Tupel on isepuhastumisvõime – selle epiteeli rakud kooruvad pidevalt välja ja erituvad koos limaga väliskeskkonda. Selle protsessi tugevdamine mis tahes põhjusel toob kaasa valgete - limaskestade sekretsioonide - moodustumise märgatavas koguses. Immuunrakud migreeruvad limaskesta paksuses, olles võimelised siduma ja neutraliseerima sinna sisenevaid võõraid baktereid. Samuti eritavad nad selle pinnale kaitsvat valku IgA (immunoglobuliin A), mis hävitab mikroobikehi. Seetõttu on tervetel naistel vaginiit äärmiselt haruldane, seda võivad põhjustada ainult agressiivsed STI-de patogeenid. Samuti selle esinemise tõenäosust suurendavad provotseerivad tegurid:

Kõik need põhjused mõjutavad negatiivselt immuunsüsteemi seisundit, millega seoses toimub kaitsemehhanismide üldine ja lokaalne vähenemine. STI-de ja mittespetsiifilise mikrofloora tekitajad saavad võimaluse paljuneda limaskesta pinnal ja tungida sügavale sellesse.
Klassifikatsioon
Olemasolevate haigusvormide rühmadeks jagamisel on mitu erinevat kriteeriumi.
Sõltuvalt vaginiidi põhjusest on:

Voolu kestuse järgi eristatakse:
- Vürtsikas- sümptomid ei kesta kauem kui 2 nädalat;
- alaäge d - kuni 2 kuud;
- Krooniline (korduv)- rohkem kui 2 kuud.
Limaskesta kahjustuse olemuse järgi võib kolpiit olla:
- hajus- kogu tupe sisepind on turse, hüperemia, limaskest on teraline, reidid puuduvad;
- Seroosne-mädane- limaskest on ebaühtlaselt paksenenud, põletikuline, mõned kohad on kaetud valge-halli kile kujul oleva kattega. Naastu ei eemaldata peaaegu, jättes selle alla veritseva haavandi.
Nakkuse tungimise teel eraldavad:
- Primaarne vaginiit- haigustekitaja siseneb väljastpoolt kohe tuppe;
- Teisene- mikroorganismid tungivad koos vere või lümfivooluga erineva lokaliseerimisega nakkuskolletest.
Sümptomid
Kliiniline pilt sõltub otseselt põhjusest, mis põhjustas haiguse arengu.
Bakteriaalne
Bakteriaalset kolpiiti nimetatakse muidu "mittespetsiifiliseks", kuna seda põhjustavad oportunistlikud bakterid, mis normaalselt elavad nahal ja mõnes inimese õõnsuses. Nad suudavad näidata oma agressiivsust ainult immuunkaitse vähenemise või tupe limaskesta vigastuse korral. Sümptomid ilmnevad ootamatult, sageli on võimalik jälgida haiguse seost varasema seksuaalvahekorraga. Naine kogeb tupes täiskõhutunnet, kuumust vaagnas. muutuda rikkalikuks, mädaseks, limaskestade mädane, limaskestal erosiooniprotsessi käigus võib neis täheldada veretriipe. Nende lõhn varieerub nõrgast kuni tugevalt mädani, need võivad olla vedelad, vahused. Mäda ja koorunud epiteeli suur segu annab eritistele hägune valge või kollase värvuse, nende konsistents muutub paksuks.

Äge tupepõletik on sageli keeruline,. Põletik kandub kergesti üle suguelundite osadesse ning voolav eritis ärritab häbeme, põhjustades piinavat sügelust. Naine kammib oma välissuguelundeid, mis süvendab haigust: lisaks vigastab kudesid ja toob kaasa oportunistliku mikrofloora uued osad. Valu tupes võib olla mõõdukas ja tugev, seksuaalne aktiivsus ägeda põletiku ajal muutub võimatuks.
Üldine seisund kannatab harva, mõnel juhul on mõõdukas temperatuuri tõus (kuni 38 kraadi C). Patogeenne mikrofloora, kui see siseneb lümfisoontesse, põhjustab kubeme lümfisõlmede suurenemist, mõnikord muutuvad need põletikuliseks. Viimasel juhul täheldatakse kubeme sideme piirkonnas ühel või mõlemal küljel tihedalt elastse konsistentsiga kuni 1,5–2 cm läbimõõduga sfäärilisi moodustisi, mis on tundlikud palpatsioonile, liikuvad. Bakteriaalse vaginiidi sümptomite taandumisel normaliseerub nende suurus.
Candida
Haiguse tekitajaks on tinglikult patogeensesse mikrofloorasse kuuluv Candida pärmseen, mis tavaliselt asustab inimese nahka, õõnsusi ja limaskesti. Mikroorganism siseneb tuppe pärasoolest või nakatunud esemetega. Candida sugulisel teel levimise roll on väike, kuna mehed kannavad harva piisavalt seeni, et nakatuda.

Haigus algab ägedalt: ilmnevad põletustunne, kuivus, tugev sügelus tupes. Sageli tekivad kolpiidi sümptomid enne menstruatsiooni või menstruatsiooni ajal, pärast intensiivset seksuaalvahekorda, antibiootikumide võtmist. Mõne päeva pärast nad ilmuvad kalgendatud eritis suguelunditest, need on valget värvi ja hapu lõhnaga. Selline iseloomulik sümptom andis kandidooskolpiidile teise nime - soor. Kuigi mõned haiguse vormid esinevad ilma selliste sekretsioonideta, piirdudes piinava sügelusega häbemes, tugeva valu ja põletustundega tupes. Sarnast haiguse kulgu seletatakse Candida rakkude poolt jääkainetena eralduvate orgaaniliste hapetega. Need ärritavad tundlikke närvilõpmeid, mida tupe alumise kolmandikuga rikkalikult varustatakse. Kõhukelme ja häbeme naha pidev kriimustamine viib selle hõrenemiseni, asendumiseni sidekoega ja elastsuse kadumiseni. Kolpiidi ilmingud intensiivistuvad õhtul, eriti pärast kõndimist või füüsilist aktiivsust. Sageli liitub loetletud sümptomitega allergiline komponent elementide kujul. punased lööbed häbeme ja kõhukelme nahal.
Kandidoosne kolpiit muutub kergesti krooniliseks ja kandub isegi seenevastaste ravimitega ravi ajal, eriti kui naisel on suhkurtõbi või ravi immunosupressiivsete ravimitega (tsütostaatikumid, glükokortikoidid). Sel juhul kordub see perioodiliselt või avaldub pidevalt, taandudes ainult seenevastase ravi ajal.

Naise üldine seisund ei kannata, kehatemperatuur jääb normaalseks. Tugev sügelus võib häirida und ja igapäevaseid tegevusi, kuid joobeseisundi sümptomeid - peavalu, isutus, üldine nõrkus - ei täheldata. Kubeme lümfisõlmed ei reageeri või suurenevad veidi.
Trichomonas
Trichomonas colpitis on üks levinumaid sugulisel teel levivaid haigusi. Seda põhjustab Trichomonadavaginalis, mis elab nakatunud meeste kusitis. Ekstraseksuaalne infektsioon on äärmiselt haruldane ja on peamiselt seotud lapse läbimisega trihhomonoosi põdeva ema sünnikanalist. Trichomonas on liikuv mikroorganism, seetõttu tungib see tupest kergesti ülemisesse suguelunditesse, põhjustades emakakaelapõletikku, endometriiti ja põiepõletiku tekkega kuseteedesse. Põhjustav aine vähendab spermatosoidide aktiivsust nii mehe kui naise suguelundites, mistõttu asümptomaatilise infektsiooni kulgemise korral saab patsientide peamiseks kaebuseks viljatus.
Trihhomonoosi peiteaeg kestab 5-15 päeva, sel ajal tungib patogeen limaskestale ja paljuneb intensiivselt. Äge trichomonas colpitis väljendub tugevas sügeluses, põletuses tupes, vedelad vahused eritised ebameeldiva lõhnaga. Sageli seotud kuseteede sümptomitega- piinav, sagedane urineerimine väikeste portsjonitena, valutav valu suprapubilises piirkonnas. Tupe limaskest on turse ja valulik, mistõttu seksuaalne aktiivsus sel perioodil on võimatu. Sügelus on mõnel juhul nii tugev, et häirib ööund, naine kammib häbeme ja kõhukelme verre. Kubeme lümfisõlmede reaktsioon puudub või on mõõdukas, üldine seisund ei ole häiritud.
Ilma korraliku ravita läheb trihhomoniaas alaägedasse ja seejärel kroonilisse staadiumisse. See võib kesta pikka aega ilma sümptomiteta, ägeneda nakkushaiguste, raseduse ja üldise immuunkaitse vähenemise ajal. Remissiooni ajal kogeb enamik naisi leukorröa ja häbeme kerget sügelust.
atroofiline

Atroofiline kolpiit areneb naissuguhormoonide - östrogeeni - puudumise taustal
Atroofiline kolpiit areneb naissuguhormoonide - östrogeenide - puudumisega. Sellele eelneb menopaus, ühe või mõlema munasarja eemaldamise operatsioon, munasarjade alatalitlus. Hormonaalselt tundlikes epiteelirakkudes väheneb glükogeenigraanulite arv, mis toimivad laktofiilsete bakterite toitainesubstraadina. Selle tulemusena väheneb piimhappepulkade arv ja tupe pH nihkub neutraalsele poolele. Limaskesta koloniseerimine toimub mittespetsiifilise oportunistliku mikroflooraga, mis säilitab selles kroonilise põletiku. Koos kirjeldatud protsessidega väheneb limaskesta idukihi aktiivsus, mille tulemusena see õheneb, kaotab elastsuse ja muutub rabedaks.
Kolpiidi sümptomid arenevad järk-järgult, alustades kergest kuivusest tupes, põletusest vahekorra ajal, ebapiisava määrimisega. Võib esineda nappe limaskestade või piimvalge leukorröa, häbeme kerge sügelus. Aja jooksul haiguse tunnused suurenevad, seksuaalelu muutub ebamugavuse tõttu võimatuks. Kolpiit on krooniline ja kulgeb püsivalt, mitte alati ravile allutav. Naise üldine seisund ei ole häiritud, kehatemperatuur püsib normis, kubeme lümfisõlmed ei reageeri.
Video: atroofiline vaginiit, “Ela tervena”
Kolpiit raseduse ajal
Lapse kandmise perioodil läbib naise hormonaalne taust tõsiseid muutusi: östrogeeni kogus väheneb ja progesterooni kontsentratsioon suureneb. Kollasekehahormoon vähendab immuunsüsteemi aktiivsust, et vältida selle konflikti loote valkudega ja vältida raseduse katkemist. Seetõttu on enamikul rasedatel võimalik jälgida hingamisteede infektsioonide sagedasi episoode, krooniliste põletikukollete ägenemist ja vulviidi, vulvovaginiidi lisandumist. Teatavat rolli alumiste suguelundite kahjustuses mängib östrogeeni suhteline puudulikkus: glükogeeni hulk epiteelirakkudes väheneb, mikrofloora muutub laktofiilse asemel segunevaks.
Kõige sagedamini on raseduse ajal esinev kolpiit olemuselt seenhaigus ja see kulgeb üsna raskelt: suure vooluse, tupe seinte tugeva turse, piinava sügeluse ja lõhkeva valuga kõhukelmes. Isikliku hügieeni reeglite mittejärgimine põhjustab mittespetsiifilise vaginiidi, antud juhul ebameeldiva lõhnaga mädase eritise genitaaltraktist. Trichomonasesse, aga ka teistesse seksuaalinfektsioonidesse on lihtne nakatuda, seetõttu tasub raseduse ajal pöörata suurt tähelepanu barjääri rasestumisvastasele vahendile.

kolpiidi ajal raseduse ajal tasub kasutada barjääri rasestumisvastaseid vahendeid
Tupest tungib patogeen kergesti läbi emakakaela emakaõõnde ja võib põhjustada:
- Loote emakasisene infektsioon koos selle arengu hilinemisega, kopsupõletik, naha ja limaskestade kahjustused;
- Abordi ja raseduse katkemise oht;
- Platsenta põletik ja looteplatsenta puudulikkus;
- Suguelundite rebend sünnituse ajal;
- Sepsis.
Diagnostika
Diagnoosi paneb paika günekoloog kaebuste kogumise, patsiendi ajaloo uurimise, läbivaatuse ja täiendavate uurimismeetodite tulemuste põhjal. Erinevatel vaginiidi tüüpidel on iseloomulikud tunnused, mille põhjal saab hinnata haiguse põhjust.
Bakteriaalne (mittespetsiifiline)
Domineerivad kaebused mädase iseloomuga ebameeldivate eritiste kohta, sageli koos verega. Akuutses staadiumis on peeglites kontrollimine keeruline: valu tõttu pingutab naine kõhukelme ja tupe lihaseid, mis takistab instrumendi sisseviimist. Visuaalselt on limaskest helepunane, tursed, mädased ülekatted, petehhiaalsed hemorraagiad, selle pinnal on täheldatud hallikasvalgeid kilesid. Selle pind võib tõusnud tursunud papillide tõttu olla teraline. Sageli on haaratud emakakael, tupp on täidetud põletikulise sisuga, mis paistab silma.

Peamine vaginiidi diagnoosimise meetod on äigemikroskoopia
Mikroskoopia mängib mittespetsiifilise vaginiidi diagnoosimisel suurt rolli. Meetod võimaldab uurida tupe mikrofloora liigilist koostist, avastada patogeenseid mikroorganisme ja hinnata nende arvu. Tupepõletikuga eritises on suur hulk stafülokokke, streptokokke, gramnegatiivseid vardaid, surnud immuunrakke - leukotsüüte, kooritud epiteeli. Laktobatsille on vähe, domineerib mittespetsiifiline mikrofloora.
Määrimise külvi tehakse selle vähese teabesisalduse tõttu harva. Seda kasutatakse peamiselt erinevat tüüpi mikroorganismide kvantitatiivseks hindamiseks, nende tundlikkuse määramiseks antibakteriaalsete ravimite suhtes. Täielik vereanalüüs muutub põletikuliseks ainult ägedas staadiumis - leukotsüütide arv suureneb, noorte leukotsüütide arv suureneb ja ESR kiireneb.
Candida
Seente kolpiit on sageli seotud antibiootikumravi, diabeedi ja rasedusega. Sama sagedusega kurdavad naised tugevat sügelust ja iseloomulikku eritist suguelunditest, tavaliselt ilmnevad need sümptomid koos. Peegli sisestamine tuppe põhjustab mõõduka valureaktsiooni. Uurimisel on nähtav ödeemne hüpereemiline limaskest, mis on kaetud kalgendatud kattega ebakorrapärase kujuga 3-5 mm suuruste saarte kujul, mis ei ühine üksteisega. Ägedas staadiumis eemaldatakse naast vaevaliselt, jättes alla veritseva pinna, haiguse üleminekul kroonilisse vormi on seda lihtne eemaldada. Kliiniline pilt on nii iseloomulik, et laboratoorset kinnitust tavaliselt ei nõuta. Raskused tekivad haiguse pika kulgemise, määritud kliiniku ja sekretsiooni puudumisega.

Mikroskoobi all määrdumise uurimisel on näha ümarad Candida kehad, mis on omavahel ahelates ühendatud. Naastude plaastrid koosnevad Candida pseudomütseeli, kooritud epiteelirakkudest ja surnud leukotsüütidest. kolpiidi olemuse selgitamiseks tehakse määrimine, kuna meetod võimaldab hinnata normaalse mikrofloora, oportunistlike bakterite ja seente suhet. Sel teel määrake patogeeni tundlikkus seenevastaste ravimite suhtes. Sagedaste ägenemistega haiguse raske käigu korral tehakse vereanalüüs Candida-antikehade suhtes - need leitakse kõrge tiitriga. Üldise vereanalüüsi muutused puuduvad või on mittespetsiifilised - eosinofiilide arv suureneb koos allergilise reaktsiooniga seenele, ESR kiireneb.
Trichomonas
Trichomonas kolpiiti naistel võib kahtlustada, kui tema seksuaalpartneril on krooniline uretriit või pärast kaitsmata juhuseksi. Trichomonas-nakkuse kasuks räägib ka eritise iseloomulik vahutav välimus, osalemine kuseteede, emakakaela, Barthollani näärmete ja häbeme patoloogilises protsessis.
 Peeglitest vaadates on tupe limaskest ühtlaselt hüpereemiline, turse, sellel on nähtavad petehhiaalsed verejooksud. Lisaks tehakse äigekülv, mille materjal võetakse kuseteedest, tupest ja häbemest. Natiivse äigepreparaadi mikroskoopia avastab eritistes liikuvad mikroobikehad, mis on varustatud lipulite või membraaniga.
Peeglitest vaadates on tupe limaskest ühtlaselt hüpereemiline, turse, sellel on nähtavad petehhiaalsed verejooksud. Lisaks tehakse äigekülv, mille materjal võetakse kuseteedest, tupest ja häbemest. Natiivse äigepreparaadi mikroskoopia avastab eritistes liikuvad mikroobikehad, mis on varustatud lipulite või membraaniga.
Üldise vereanalüüsi muutused ilmnevad ägedas staadiumis - leukotsüütide arv, neutrofiilide ebaküpsed vormid suureneb ja ESR suureneb. Trichomonase antikehad leitakse veres.
atroofiline
Erinevalt selle ravist ei ole atroofilise kolpiidi diagnoosimine keeruline. Anamneesis on selge seos munasarjade alatalitluse või nende eemaldamise ja haiguse järkjärgulise arengu vahel. Uurimisel ilmnevad muud östrogeenipuuduse tunnused: naha elastsuse vähenemine, selle suurenenud rasvasisaldus, suurenenud juuste väljalangemine peas ja nende liigne kasv kehal. Peeglites uurimine tekitab ebameeldivaid põletustunde, tupe limaskest on hüpereemiline, õhenenud, selle pinnalt leitakse sageli mitut verejooksu. Eraldised puuduvad või on vähe. Arst võtab tupest ja emakakaelast määrdumise tsütoloogia jaoks - rakulise koostise uurimiseks, et välistada epiteeli pahaloomuline degeneratsioon. Patogeenset mikrofloorat ei tuvastata reeglina ei mikroskoopia ega bakterikultuuriga. Laktobatsillide arv väheneb, oportunistliku mikrofloora osakaal suureneb.
Üldised kliinilised vereanalüüsid jäävad normaalseks. Kahjustuse olemuse selgitamiseks määratakse östrogeeni kontsentratsioon veres ja selle suhe progesterooniga.
Ravi
Kolpiidi ravi toimub ambulatoorselt, haiglasse paigutatakse ainult raske mädapõletikuga naised ja rasedad naised, kellel on raseduse katkemise oht. Arst valib ravi taktika ja ravimid, võttes arvesse haiguse peamist põhjust, kaasuvat patoloogiat ja patsiendi seisundit.

Põletiku ägedal perioodil näidatakse naisele seksuaalset puhkust, hüpoallergeenset dieeti, välja arvatud vürtsid, suitsuliha, marinaadid, tsitrusviljad ja šokolaad. Peaksite vältima hüpotermiat, ülekuumenemist, keelduma aurusaunade, saunade, basseinide külastamisest, ärge vannistage. Menstruatsiooni ajal ei tohi kasutada hügieenitampooni ning katteid vahetatakse vähemalt kord 4 tunni jooksul. Kui kolpiidi põhjustajaks oli STI-de põhjustaja, peaks meespartner läbima antibiootikumravi ka siis, kui tal haiguse sümptomeid ei esine.
Bakteriaalse vaginiidi korral on ravi eesmärgiks tupe kanalisatsioon ja sellele järgnev selle mikrofloora normaliseerimine. Selleks määrake

Positiivse efekti kindlustamiseks on pärast põhiravikuuri ette nähtud multivitamiinide kuur.
Oluline on ravida seentupepõletikku täies ulatuses ägedas staadiumis ja vältida selle üleminekut pikaajalisele kulgemisele. Sel eesmärgil määrake:
- Süsteemsed seenevastased ained - flukonasooli kapslid 150 mg suu kaudu üks kord;
- Kohalikud antimükootikumid suposiitide, tablettide, salvide kujul - pimafutsiin, nüstatiin, nitasool. Küünlad Terzhinan on seenevastase, antimikroobse ja põletikuvastase toimega, need on ette nähtud raskete põletikunähtude korral;
- Antihistamiinikumid sügeluse kõrvaldamiseks - tavegil, suprastin, zodak;
- Immunomodulaatorid immuunvastuse normaliseerimiseks - tümaliin.

Trichomonas colpitisiga on ravimid tõhusad:
- Süsteemsed antibiootikumid - metronidasool, fascigin;
- Kohalik ravi antibakteriaalsete ravimküünaldega - Klion D;
- Pesemis- ja istumisvannid koos antiseptikumidega - kaaliumpermanganaadi lahus, kummeli keetmine, saialill.
Ravi kontroll toimub 2-3 menstruaaltsükli jooksul. Trihhomoonide puudumine pärast menstruatsiooni selle aja jooksul tehtud määrdudes näitab naise täielikku paranemist.
Atroofilise kolpiidi korral valib arst hormoonasendusraviöstrogeeni-gestageensete preparaatide kujul suukaudseks kasutamiseks (femoston) ja paikselt (divigel). Vajadusel korrigeeritakse tupe mikrofloorat piimhappebakterite preparaatidega (Vagilak, Acilak).
L
Eelistatav on kolpiiti ravida raseduse ajal lapsele ohutute kohalike preparaatidega - heksikon, terzhinan, nüstatiin. Teiste ravimite vajaduse määrab sünnitusarst-günekoloog, hinnates põletiku raskust ja tupe mikrofloorat.
Video: arst kolpiidi (vaginiidi) kohta
Värskendus: november 2018
Kuni 40% naistest pärast menopausi kogevad atroofilise kolpiidi sümptomeid (sügelus ja põletustunne, tupe kuivus ja valu intiimsuse ajal). On iseloomulik, et mida pikem on menopausi periood, seda suurem on selle haiguse risk. Seega suureneb selle haigusega patsientide protsent 75-ni ligikaudu 10 aastat pärast viimast menstruatsiooni.
Kuna atroofilised muutused tupeepiteelis on reeglina seotud munasarjade hormoonide tootmise füsioloogilise lõpetamisega, peetakse atroofilist kolpiiti patoloogiaks ainult väljendunud kliiniliste tunnuste (olulise ebamugavuse ilmnemise) korral.
Haiguse mõiste ja liigid
Atroofiline kolpiit viitab muutustele tupeepiteelis, mis on seotud struktuursete ja funktsionaalsete muutustega, mille tagajärjel tupeepiteel muutub õhemaks, mis toob kaasa iseloomulike sümptomite (kuivus, düspareunia, sügelus ja korduv põletik) ilmnemise. Seda seisundit seostatakse östrogeenitaseme olulise langusega, mis võib olla tingitud nii füsioloogilistest põhjustest (füsioloogiline menopaus) kui ka naissuguhormoonide tootmise kunstlikust peatamisest (kunstlik menopaus või reproduktiivse vanuse atroofiline kolpiit).
Haigus on saanud oma nime "kolpiit" või "vaginiit" kreekakeelsest sõnast colpos või ladinakeelsest sõnast vagina, mis tõlkes tähendab vagiina. Sufiks "see" tähendab põletikku.
Teised haiguse sünonüümid on atroofiline vaginiit, seniilne või seniilne kolpiit.
Ekskursioon haiguse füsioloogiasse ja patogeneesisse
Vagiina on vooderdatud kihilise lameepiteeliga, mis täidab paljusid funktsioone, mis on vajalikud suguelundite kaitsmiseks nakkuslike patogeenide eest. Tupeepiteel uueneb selle mitmekihilisuse tõttu pidevalt, ülemised rakud surevad ja kihistuvad, võttes kaasa patogeensed mikroorganismid ja nende toksiinid ning nende asemele “tulevad” uued.
Lisaks säilitab tupeepiteel keskkonna püsivuse. Tavaliselt on fertiilses eas naiste keskkond tupes alati happeline (pH 3,8–4,5) ja mikrofloorat esindavad 98% piimhappebakterid (laktobatsillid). Laktobatsillid takistavad patogeensete patogeenide tungimist ja tinglikult patogeensete mikroobide aktiveerumist tupe püsiva happesuse säilitamise tõttu. Piimhappebakterid toituvad glükogeenist, mida leidub suurtes kogustes kooritud epiteelirakkudes.
Menopausi algusega peatub tupeepiteeli tsükliline uuenemine, mis on seotud östrogeeni sünteesi vähenemise ja menstruaaltsükli lõppemisega. Epiteelirakud eemaldatakse väikestes kogustes, mis põhjustab glükogeeni puudust ja vastavalt laktobatsillide arvu vähenemist. Nende protsessidega seoses nihkub tupe pH aluselise poole, mis viib selle saastumiseni oportunistlike mikroorganismidega ja patogeensete patogeenide tungimiseni. Kõik ülaltoodud põhjustab limaskesta lokaalset põletikulist reaktsiooni, see tähendab kolpiiti.
Epiteeli hõrenemine ja tupenäärmete sekretsiooni vähenemine põhjustavad tupe limaskesta haprust ja kerget haavatavust, mis aitab veelgi kaasa oportunistliku taimestiku aktiveerumisele ning põhjustab ka tupe valendiku ahenemist.
Põhjused
Haiguse areng põhineb hüpoöstrogeensusel, mis võib olla kas füsioloogiline (pärast viimast menstruatsiooni) või kunstlik (operatsioon ja muud munasarjade manipulatsioonid). Fertiilses eas naistel võib hüpoöstrogenism areneda järgmistel juhtudel:
Sünnitusjärgne, eriti imetavatel naistel
Sünnitusjärgsel perioodil taastub hormonaalne tasakaal järk-järgult, eriti rinnaga toitvatel emadel (prolaktiin toodetakse), mis põhjustab pikaajalist hüpoöstrogeensust ja sageli atroofilise kolpiidi väljakujunemist.
Hormonaalne munasarjade talitlushäire
Pikaajaline hormonaalne tasakaalutus põhjustab püsivat hüpoöstrogenismi ja haiguse arengut.
- Tugevad psühho-emotsionaalsed kogemused (rikuvad hormoonide suhte taset).
- Endokriinne patoloogia
Kilpnäärmehaiguste, suhkurtõve ja neerupealiste patoloogia all kannatavad naised on altid atroofilise kolpiidi tekkeks.
Muud põhjused
- Ovariektoomia (munasarjade eemaldamine). Munasarjad sünteesivad östrogeene ja nende puudumisel peatub naissuguhormoonide tootmine automaatselt.
- Vaagnaelundite kiiritusravi. Vaagnapiirkonna kiiritamine mõjutab ka naiste sugunäärmeid, mis aitab kaasa hormoonide, sealhulgas östrogeenide tootmise häirimisele.
- HIV-i kandjad või AIDS-i patsiendid.
- Nõrgenenud immuunsus (mõjutab negatiivselt munasarjade hormoonide moodustamise funktsiooni).
Eelsoodumuslikud tegurid
Haiguse arengut soodustavatest teguritest tuleb märkida:
- ebaõige intiimhügieen;
- sagedane, valimatu ja kaitsmata seksuaalvahekord;
- intiimhügieeni aromaatsete toodete, lõhnaainete, antibakteriaalsete seepide, määrdeainete kasutamine;
- tiheda sünteetilise aluspesu kandmine (takistab õhu juurdepääsu ja soodustab anaeroobse floora arengut);
- vead toitumises (kääritatud piimatoodete puudumine, pesemata köögiviljade ja puuviljade söömine, madala kvaliteediga vee joomine);
- suguelundite kroonilised põletikulised protsessid;
- tavalised kroonilised haigused.
Kliiniline pilt
Esimesed atroofilise vaginiidi nähud ilmnevad ligikaudu 5 aastat pärast viimase menstruatsiooni algust. Reeglina kulgeb haigus aeglaselt, sümptomid on kerged. Kliiniliste ilmingute sagenemine on seotud sekundaarse infektsiooni lisandumisega ja oportunistlike bakterite aktiveerumisega, mida soodustab limaskesta mikrotrauma selle vähese haavatavuse tõttu (näiteks pärast günekoloogilist läbivaatust, koosviibimist või pesemist/douchingut). Peamised funktsioonid hõlmavad järgmist:
Ebamugavustunne tupes
Avaldub kuivustundena, tupe pitsitustundena, mõnel juhul valuna. Patogeense mikrofloora kinnitumisel ilmneb märkimisväärne sügelus ja põletustunne.
Düspareunia
Valu seksuaalvahekorra ajal ja pärast seda on tingitud tupekihilise lameepiteeli ammendumist, närvilõpmete eksponeerimisest ja tupenäärmete sekretsiooni tootmise vähenemisest, nn määrimisest.
Tupevoolus
Selle haiguse korral on tupest voolus kerge, limane või lähem vesisele. Nakkuse korral omandavad valged teatud tüüpi bakteritele iseloomulikud omadused (kalgendatud, rohekad, vahused) ja neil on ebameeldiv lõhn. Ka atroofilise vaginiidi puhul on iseloomulik määrimine. Reeglina on need ebaolulised, mõne tilga vere kujul ja on põhjustatud limaskesta traumaatilisusest (seksuaalne kontakt, arstlik läbivaatus, dušš). Mis tahes määrimise (nii väikese kui ka tugeva) ilmnemine postmenopausis on viivitamatu arstiabi põhjus.
Sage urineerimine
Seniilse tupepõletikuga kaasneb alati põie seina õhenemine ja vaagnapõhjalihaste toonuse nõrgenemine. Nende protsessidega kaasneb urineerimise sagenemine, kuigi päevas eritunud uriini kogus ei muutu (ei suurene). Lisaks aitavad nõrgenenud vaagnapõhjalihased kaasa uriinipidamatuse tekkele (köhimisel, naermisel, aevastamisel).
Uuringuandmed günekoloogilistes peeglites
Tupe limaskest on kahvaturoosa, arvukate petehhiaalsete verejooksudega. Kokkupuutel meditsiiniliste instrumentidega limaskest veritseb kergesti. Sekundaarse infektsiooni korral täheldatakse tupe turset ja punetust, hallikat või mädast eritist.
Diagnostika
Haiguse diagnoos peaks olema kõikehõlmav ja sisaldama:
- Tupe seinte ja emakakaela limaskesta kontroll peeglites;
- Mikrobioloogiliseks uuringuks määrde võtmine
Avastatakse suur hulk leukotsüüte (sekundaarse infektsiooni kinnitumisel), mis viitab põletikule, piimhappebakterite peaaegu täielikule puudumisele, oportunistliku taimestiku suurele sisaldusele, on võimalik tuvastada spetsiifilisi patogeene (Trichomonas, seened, gardnerella, "võtmerakud" jne).
PCR
Ilmselge põletikulise protsessiga tupes ja kahtlaste määrdude mikrobioloogiliste tulemustega saadetakse patsient varjatud suguelundite infektsioonide tuvastamiseks PCR-analüüsidele (günekoloogilised määrded, uriin, veri). Võimalik on tuvastada klamüüdiat, uro- ja mükoplasmasid, tsütomegaloviirust, genitaalherpese viirust ja inimese papilloomiviirust ning teisi patogeene.
Vagiina happesuse määramine
See viiakse läbi spetsiaalse testribaga. Tavaliselt peaks pH vastama numbritele 3,5–5,5. Atroofilise vaginiidi korral tõuseb pH 5,5 - 7-ni või muutub isegi aluseliseks (üle 7).
Kolposkoopia
Emakakaela ja tupe seinte kontroll suurendusega (kolposkoop). Selgub tupe ja emakakaela limaskestade kahvatus ja atroofia, väikseimad vigastused (praod), kerge veresoonte muster ning võimalikud düsplaasiakolded tupe ja emakakaela seintel. Schilleri test (värvimine Lugoli lahusega) nõrgalt positiivne või ebaühtlane värvumine (epiteelikihi ammendumine, kaudne düsplaasia tunnus).
Emakakaelast ja tupe tagumisest forniksist tsütoloogiliseks uuringuks määrdumise võtmine
Emakakaela limaskest koosneb mitut tüüpi rakkudest:
- keratiniseerivad (need, mis koorivad - see on kõige pealmine kiht);
- vahepealne (esindatud 2 kihiga, keratiniseeruvad ja asendavad need hiljem);
- parabasaal;
- basaal (küps, muutub parabasaalseks, seejärel vahepealseks ja lõpuks keratiniseeruvaks).
Kuna selle haiguse korral on epiteelikiht ammendunud (mitte ainult tupe seintel, vaid ka emakakaelal), on atroofilise kolpiidiga tsütogrammis ülekaalus parabasaal- ja basaalrakud.
Tsütoloogiliste äigete klassifikatsioon:
- tüüp 1 - atüüpilised rakud puuduvad, tsütoloogiline pilt on normaalne;
- tüüp 2 - epiteelirakkude struktuur on mõnevõrra muutunud tupe ja / või kaela põletikulise protsessi tõttu;
- tüüp 3 - muudetud tuumadega rakud on olemas, kuid ühes koguses (vajalik on korduv tsütoloogiline uuring) ja kolposkoopia;
- 4. tüüp - üksikud epiteelirakud tuvastatakse ilmsete atüüpia (pahaloomulise kasvaja) tunnustega - on vajalik kolposkoopia ja histoloogia;
- Tüüp 5 – palju ebatüüpilisi (vähi)rakke.
Atroofilise kolpiidi korral diagnoositakse reeglina põletikutsütogramm, mis nõuab põletikuvastase ravi määramist.
Ravi
Mida ja kuidas ravida atroofilise kolpiidiga, saab määrata ainult günekoloog. Peamine ja tõhus viis atroofilise kolpiidi raviks nii postmenopausis kui ka reproduktiivses eas naistel on hormoonasendusravi ehk HAR määramine. Just hormoonide omastamine aitab tupe limaskesta eksitada, sundides epiteeli tsükliliselt uuenema (östrogeenide mõju), mis parandab limaskesta toitumist, vähendab selle atroofia astet ja takistab mikrotraumade teket.
Hormoonasendusravi on võimalik läbi viia kahel viisil: hormoonide sisseviimine süsteemselt, tablettide, süstide või hormonaalsete plaastrite kujul või lokaalselt (suposiidid, salvid, kreemid). Hormoonravi tuleb läbi viia pikka aega, vähemalt 1,5–3 aastat, kuigi positiivset mõju täheldatakse juba 3–6 kuud pärast ravi algust. Kuid HAR-kuuri katkestamisel taastuvad seniilse vaginiidi sümptomid uuesti ja sageli komplitseerub see sekundaarse infektsiooni lisandumisega.
Kohalik ravi
Küünlad, mis on ette nähtud atroofilise kolpiidi jaoks:
- Estriool
Suposiidid sisaldavad peamist toimeainet - östriooli (östrogeenikomponent) ja täiendavat - dimetüülsulfoksiidi. Ravim väljastatakse ilma retseptita. Ravirežiim: esimesel kuul intravaginaalne manustamine üks kord päevas, seejärel (kuu jooksul) kaks korda nädalas. Ravim vähendab sügelust tupes, liigset kuivust, kõrvaldab düspareunia. Tõhus tupe limaskesta atroofiliste protsesside põhjustatud urineerimishäirete ja kusepidamatuse korral.
- Ovestin
Saadaval suposiitide, vaginaalse kreemi ja tablettide kujul. Peamine toimeaine on östriool, lisaained: kartulitärklis, atsetüülpalmitaat, piimhape jt. Ravimil on samad omadused kui östrioolil. Ravirežiim sarnaneb östriooliga (esmalt suposiitide igapäevane intravaginaalne manustamine 4 nädala jooksul, seejärel, kui seisund paraneb, vähendatakse annust 2 suposiidini nädalas). Jätke apteeki ilma retseptita.
- Gynoflor E
Saadaval intravaginaalseks manustamiseks mõeldud tablettidena. Ravim sisaldab atsidofiilsete laktobatsillide lüofilisaati annuses 50 mg ja östriooli koguses 0,03 mg. Tõhusalt taastab tupe normaalse mikrofloora (atsidofiilsete laktobatsillide toime), parandab tupeepiteeli trofismi, stimuleerib epiteeli kasvu (östriooli toime), tänu ravimi koostisesse kuuluvale glükogeenile, toetab tupe enda piimhappebakterite kasv ja areng. Ravirežiim: sisestatakse tuppe üks tablett päevas 6–12 päeva jooksul, seejärel üks tablett kaks korda nädalas. Välja antud ilma retseptita.
- Elvagin
Saadaval vaginaalsete ravimküünalde ja kreemi kujul. Peamine toimeaine on östriool. Seda manustatakse tuppe iga päev üks kord päevas 2–3 nädala jooksul, seejärel vähendatakse annust kaks korda päevas. Vabastamine apteekidest ilma retseptita.
- Orto-günest
Saadaval vaginaalse kreemi, suposiitide ja tablettide kujul. Ravimi koostis sisaldab östriooli. Kasutusmeetod: kreemi (tabletid või ravimküünlad) sisseviimine annuses 0,5–1 mg päevas 20 päeva jooksul, seejärel nädalane paus, sümptomite nõrgenemise korral jätkake ravi 7 päeva kuus. Ravi peaks kestma vähemalt 6 kuud.
- Estrocard (kreem ja ravimküünlad)
- Estrovagin (kreem, vaginaalsed ravimküünlad)
- Ovipol Clio (küünlad).
Süsteemne teraapia
Süsteemseks raviks ettenähtud ravimid:
- klimodien
Saadaval suukaudseks manustamiseks mõeldud tablettide kujul. Üks pakend sisaldab 28 tabletti. Ravimi koostis sisaldab östradiooli ja dienogesti. Ravimit võetakse üks tablett päevas, eelistatavalt samal ajal. Pakendi lõpus hakkavad nad kohe uut võtma. Climodien on ette nähtud naistele, kellel on rasked menopausi sümptomid (kuumahood, häiritud uni, suurenenud higistamine) ja seniilse vaginiidi nähud, kuid mitte varem kui aasta pärast menopausi. Saadaval apteekides retsepti alusel.
- Cliogest
Üks blister sisaldab 28 tabletti. Ravimi võtmist võite alustada igal päeval, kuid mitte varem kui aasta pärast viimast menstruatsiooni. Ravimi koostis sisaldab östradioolpropionaati ja noretisteroonatsetaati. Ravim on ette nähtud HAR-na üle 55-aastastele naistele osteoporoosi ennetamiseks ja seniilse vaginiidi raviks. Välja antud retsepti alusel.
- Divina
Saadaval valgete (11 tk) ja siniste (10 tk) tablettidena. Pakend sisaldab 21 tabletti. Valged tabletid sisaldavad östradiooli, sinised aga östradiooli ja medroksüprogesterooni. Neid võetakse iga päev, samal ajal 3 nädalat, seejärel on vaja 7-päevast pausi, mille jooksul tekib menstruaalverejooks. Ravim on ette nähtud östrogeeni puudulikkuse (atroofiline vaginiit), menopausi sündroomi ja menopausijärgse osteoporoosi ennetamiseks. Välja antud retsepti alusel.
- pausegest
Ravimi koostis sisaldab östradiooli ja noretisterooni (monofaasiline ravim). Pakend sisaldab 28 tabletti. Pausegesti võetakse iga päev, üks tablett 4 nädala jooksul. Pärast pakendi valmimist hakkavad nad kohe võtma uut. Pausegest määratakse mitte varem kui aasta pärast viimast menstruatsiooni. Välja antud retsepti alusel.
- Activel
- Revmelid
- Evian.
Taimsed preparaadid (fütohormonoteraapia)
- Kliofit
Saadaval siirupina või eliksiirina. Ravimi koostis sisaldab: seedriseemned, koriandri seemned, chaga, kummel ja muud taimekomponendid. Ravirežiim: 10-15 ml ravimit lahjendatakse 100 ml vees ja võetakse kolm korda päevas 15 minutit enne sööki 2-3 nädala jooksul. Vajadusel korratakse ravikuuri 7–14 päeva pärast. Välja antud ilma retseptita.
- Klimadinon
Ravimi koostis sisaldab tsimicifuga risoome, millel on östrogeenitaoline ja menopausivastane toime. Üks blister sisaldab 15 tabletti, 4 või 6 blisterpakendis. Võtke ravimit 1 tablett kaks korda päevas samal ajal, ravi kestuse määrab arst. Välja antud ilma retseptita.
- Qi-klim
Ravim sisaldab tsimicifuga juure ekstrakti, mis on saadaval tablettidena näo- ja kehakreemide kujul. Vastuvõtt toimub iga päev, 1-2 tabletti, vähemalt kuus. Kursuse kestuse määrab arst.
- Klimadinon Uno
- Climaxan
- Naiselik
- Remens (tilgad)
- Menopaats (multivitamiinid ja mineraalid)
- Menopace Plus (taimsed koostisosad)
- Bonisan
- Tribestan
- Estrovel
- Inoklim
- Lephem.
Küsimus Vastus
Kas seniilse kolpiidi korral on võimalik kasutada rahvapäraseid ravimeid?
Jah, saate, kuid ainult põhiravi (hormoonravi) lisandina. Rahvapäraseid abinõusid kasutatakse tugeva põletikulise reaktsiooni korral tupes, turse leevendamiseks, punetuse ja sügeluse kõrvaldamiseks ning tupe limaskesta mikrotraumade ravimiseks. Sooje vanne kasutatakse kummeli, saialille, salvei, kadakamarjade, Rhodiola rosea ja teiste ravimtaimede keetmisega. Intravaginaalselt võib manustada aaloemahlaga tampoone (kiirendage limaskesta taastumist), võtta vereurmarohi tõmmist või piparmündi, salvei, nõgese, magusa ristiku, kibuvitsamarjade segu. Lubatud on ka tee vaarikalehtedest, pajulehtedest ja kummelist.
Olen 35 aastane, kuus kuud tagasi eemaldati mõlemad munasarjad (munasarjade endometrioos) ja määrati hormonaalsed antibeebipillid. Umbes 2 nädalat tagasi hakkasin tundma tupes põletustunnet ja sügelust, tekkis ebameeldiva lõhnaga kollakas eritis. Kas need on atroofilise kolpiidi tunnused?
Peaksite esimesel võimalusel külastama günekoloogi ja andma tupe mikrofloora määrdeid. Tõenäoliselt pole teil atroofiline vaginiit, vaid mittespetsiifiline, võib-olla soor. Selle haiguse tekkeks on vajalik vähemalt aasta pärast operatsiooni, eriti kuna te võtate hormonaalset ravimit. Arst määrab pärast määrdumise läbimist ja patogeeni tuvastamist teile sobiva põletikuvastase ravi. Kuid HAR-i tuleks jätkata.
Kas ja kuidas on võimalik ennetada seniilse kolpiidi teket?
Jah, haiguse ennetava meetmena peaksite regulaarselt külastama günekoloogi, loobuma halbadest harjumustest ja kandma tihedat sünteetilist aluspesu, järgima õiget toitumist ja võtma multivitamiine. Samuti peaksite välistama maitsestatud intiimhügieenitoodete kasutamise, loobuma kaitsmata seksuaalvahekorrast, tegema füüsilisi harjutusi ja Kegeli harjutusi (vaagnapõhjalihaste tugevdamiseks), asendama vanni duši all pesemisega.
Kuidas määratakse seniilse vaginiidi ravi efektiivsus?
Haiguse positiivse või negatiivse dünaamika väljaselgitamiseks tehakse regulaarne kolposkoopia (üks kord 3-6 kuu jooksul), tupekeskkonna pH mõõtmine ja määrde tsütoloogiline uuring.
On laialt teada, et kolpiit on üks kohest ravi vajavatest haigustest. Loomulikult valitakse ravi igal juhul individuaalselt, sõltuvalt põletiku etioloogiast. Kuid peaaegu kõigile on ette nähtud kohalik ravi kolpiidi suposiitidega.
Millised küünlad kolpiidi raviks?
Reeglina on kolpiidi ravi suunatud põletikulise protsessi põhjustaja kõrvaldamisele, olgu see siis sugulisel teel leviv infektsioon, seen, stafülokokk jne. Kuna kolpiidi ilmnemisel on palju põhjuseid, pole sellest tulenevalt küünalde valik väiksem.
Kaasaegne farmaatsiaturg pakub kolpiidi raviks tohutut valikut vaginaalseid ravimküünlaid. Need erinevad hinnapoliitika, koostise, päritoluriigi jms poolest. Seetõttu seisab naine sageli silmitsi valikuga, milliseid küünlaid kolpiidi korral eelistada. Selles küsimuses peate kõigepealt keskenduma haiguse põhjustajale, kuid siin ei saa te ilma spetsialistiga konsulteerimata ja vajalike testide läbimata.
Vaatleme üksikasjalikumalt kolpiidi suposiitide nimetusi ja millistel juhtudel neid kasutatakse.
Mittespetsiifilise kolpiidi ja nn soori puhul kasutatakse kõige sagedamini järgmiste nimetustega küünlaid:
- Polygynax (kasutatakse 6-12 päeva, 1-2 tupekapslit päevas);
- Terzhinan (üsna tavalised suposiidid kolpiidi korral, kandke 1 suposiiti öösel 10 päeva jooksul);
- Meratiini kombi (1 küünal, 10 päeva);
- Mikozhinaks (kolpiidi ravikuur nende suposiitide abil on 6-12 päeva);
- , Mikonasool ja teised.
Trichomonas colpitis'e küünlad:

See ei ole täielik kolpiidi vaginaalsete ravimküünalde loetelu. Kõigil neil on oma omadused ja need valitakse individuaalselt. Kuna sageli on üheks peamiseks vastunäidustuseks rasedus ja imetamine, tuleb asendis olla eriti ettevaatlik lokaalse ravi kasutamisel.
Üldiselt võib kokkuvõttes öelda, et naiste kolpiidi ravi suposiitide abil on üsna tõhus. See aitab mitte ainult vabaneda põletiku tekitajast, vaid leevendab ka kolpiidi sümptomeid (põletustunne ja sügelus, ebameeldiv eritis). Kuid ainult õige valiku korral.
Vagiina mikrofloora täidab olulisi funktsioone ja kaitseb naise keha erinevate infektsioonide tungimise eest. Naise tervist mõjutavad paljud tegurid, mis võivad põhjustada ebaõnnestumisi. Sellest artiklist saate teada kõike, mis on kolpiit, millised on selle haiguse sümptomid ja ravi, millised on patoloogia arengu tunnused ja millised on haiguse põhjused.
Mis on kolpiit
Kolpiit on laialt levinud põletikuline haigus, mis mõjutab tupe limaskesta. Teisel viisil nimetatakse haigust.
Kõige sagedamini areneb patoloogia fertiilses eas naistel. Kuigi probleemi diagnoositakse peamiselt täiskasvanutel, on haigus võimalik kuni 10-aastastel ja varem lastel. Esinemissagedus laste seas on suurim kuueaastaselt. Mõnikord tehakse selline diagnoos isegi eakatele patsientidele või täiskasvanud menopausis naistele.
Märge! Kolpiidi kulgemise raskusaste sõltub põletikulise protsessi põhjustanud põhjustest ja vanusest.
haiguse tekitajad
Võõra mikrofloora, mille hulka kuuluvad mitmesugused patogeensed mikroorganismid, tungimise tagajärjel võib tekkida tupe limaskesta põletik. Kui infektsioon tuuakse väljastpoolt, räägitakse konkreetsest kolpiidi tüübist. Sel juhul võivad patoloogia põhjustajad olla:
Nad räägivad mittespetsiifilise vaginiidi kohta, kui oportunistlik mikrofloora sisenes naise kehasse mitte väljastpoolt, vaid ta ise oli nakkuse kandja. Tervisliku naise tupes leidub patogeenseid mikroorganisme väikestes kogustes, kuid mitme tegurite kombinatsiooniga alustavad nad aktiivset paljunemist. Bakteriaalset kolpiiti võivad esile kutsuda sellised patogeenid:
- streptokokk;
- stafülokokk;
- Pseudomonas aeruginosa;
- coli.
Mõned loodavad, et günekoloogilised probleemid mööduvad iseenesest, ilma piisavat ravi kasutamata. Kuigi esineb iseparanemise juhtumeid, on see harv juhus. See on võimalik ainult kolpiidi mittespetsiifiliste vormide tekkimisel ja tugeva immuunsuse korral.
Ettevaatlik tasub olla, kui sümptomid äkki kadusid. Sõltumata sellest, kas tupepõletik on tekkinud tüdrukutel või on tegemist sünnitusjärgse kolpiidiga, ei näita haiguse tunnuste kadumine paranemist. Patoloogia võib muutuda varjatud aeglaseks vormiks ja selle tulemusena põhjustada ägenemisi.
Kolpiidi põhjused
Nagu juba mainitud, on kolpiidi tekke peamisteks põhjusteks tupe mikrofloora astumine patogeense mikroflooraga. Nende tegurite taustal areneb reproduktiivses eas naistel põletikuline haigus. Enamasti levib nakkus sugulisel teel. Samal ajal pole sugugi vajalik, et naine peaks elama vaba elustiili.

Kui patoloogia määratakse lapsel, on põhjuseks tavaliselt seedetraktist suguelunditesse sattunud infektsioonid. Põletiku tekitajad võivad olla stafülokokid, streptokokid või isegi ussid. Enamikul juhtudel tekib eneseinfektsioon.
Ka menopausiga tupepõletik tekib peamiselt mittesuguelundite infektsioonide tõttu. Sageli kaasneb kolpiit. Tavaliselt arenevad haiguse rasked vormid kaasuvate haiguste või patoloogiliselt raskendavate tegurite esinemisel.
Riskitegurid
Teatud tegurid võivad anda tõuke põletikulise protsessi arengule:
Sõltumata teguritest, mis provotseerisid kolpiidi arengut, on vaja sellest võimalikult kiiresti lahti saada.
Klassifikatsioon
Kolpiidi klassifikatsioon hõlmab mitut haiguse sorti ja igal neist on oma omadused. Allpool on need, mida günekoloogilises praktikas kõige sagedamini leidub:
- trihhomonaasid;
- kandidoos;
- atroofiline.
Trichomonas colpitis on põhjustatud kõige lihtsamate mikroorganismide - Trichomonas. Nakkus levib kõige sagedamini sugulisel teel. Haige inimesega ühiseid majapidamistarbeid kasutades võite nakatuda harvemini. Kui patoloogia avastatakse varases staadiumis, on haigust lihtne ravida. Diagnoosi panemiseks piisab tavaliselt sellest, kui arst patsiendi lihtsalt üle vaatab ja kaebused ära kuulab.
Candida colpitis tekib perekonna Candida patogeensete seente aktiivse paljunemise tulemusena. Selle eristavad sümptomid on valge juustjas eritis ja tugev sügelus. Nakatuda võib nagu teiselt inimeselt, kui lihtsalt enda immuunsuse vähenemise ja mikrofloora kvalitatiivse koostise muutumise taustal.

Atroofiline kolpiit on seotud hormonaalse tausta muutumisega naise kehas. Kui östrogeene ei toodeta õiges koguses, muutub tupp. Mõnikord on need nähtused seotud vanusega seotud muutustega. Vahekorra ajal on valud, naine tunneb kuivust ja ebamugavustunnet. Seniilse kolpiidi (seniilne) ravi viiakse läbi hormoonide abil.
Sõltuvalt vaginiidi käigu olemusest eristatakse kahte vormi:
- äge;
- krooniline.
Harva areneb allergiline vaginiit. Sellisel juhul on haigus mittenakkuslik ja areneb allergeeniga kokkupuute tagajärjel. Ravi viiakse läbi pärast ärritava teguri kindlaksmääramist ja sellega kokkupuute kõrvaldamist.
Mädane eritis ilmneb naistel ainult vaginiidi mittespetsiifilise vormi tekkimisel. Spetsiifilise kolpiidi korral selliseid nähtusi reeglina ei esine.
Haiguse sümptomid
Mida varem saate esimesed haigusnähud ära tunda, seda varem saate alustada naise raviga. Selliste sümptomite tekkimist ei tohiks tähelepanuta jätta:
- põletustunne tupe piirkonnas;
- valu vahekorra ajal;
- väike erosioon;
- rohke eritis, mõnikord mädane või vahutav;
- halb lõhn;
- tupe turse;
- tupe ümbritseva naha hüperemia;
- pidevast sügelusest põhjustatud ärrituvus;
- unetus;
- perioodiline valu vaagnapiirkonnas;
- sagedane tung urineerida;
- subfebriilne seisund.
Tähtis! Isegi nakkushaigusi ei saa alati palavikuga väljendada, seega ei tohiks sümptomeid tähelepanuta jätta.

Vaginiit võib olla ohtlik, kui seda ei ravita. Patoloogia läheb lihtsalt varjatud vormi, kuid võib põhjustada ebameeldivaid tüsistusi kuni viljatuseni. Seetõttu on oluline, et arst veenduks, et kolpiit on täielikult paranenud.
Diagnostilised meetmed
Esimene läbivaatus, mille viib läbi günekoloog, on spetsiaalsel toolil oleva naise läbivaatus peeglite abil. Arst näeb hajutatud punetust, kudede lõtvust, turset ja petehhiaalseid hemorraagiaid. Haiguse kaugelearenenud vormide korral on võimalikud väikesed erosioonid. Mõned kliinilised nähud on näha fotol.
Mikrofloora koostise ja patogeensete mikroorganismide esinemise määramiseks võtab arst analüüsiks määrdumise. Seejärel palpeerib ta emakat, et määrata kindlaks selle asukoht, pingeaste tüsistuste tekkeks.
Lisaks kontrollimisele hõlmab diagnostika:
- polümeraasi ahelreaktsiooni läbiviimine;
- kolposkoopia;
- vere ja uriini üldine analüüs;
- vereanalüüs suguelundite infektsioonide tuvastamiseks.
Pärast kõigi andmete saamist saab arst hinnata patsiendi seisundit ja väljastada retsepti kõige tõhusamate ravimitega.
Kolpiidi ravi
Kolpiidi korral toimub ravi kodus. Kasutatakse kohalikke ja üldisi meetodeid. Kõiki ravimeid ja alternatiivseid meetodeid kasutatakse ainult pärast arstiga konsulteerimist.
Vaginiidi vastu võitlemisel on oluline järgida hoolikalt järgmisi soovitusi:
- tagada täielik seksuaalne puhkus, kuna selle perioodi intiimsuhted võivad provotseerida nakkuse levikut ja selle üleminekut naaberorganitele;
- spetsiifiliste patoloogiavormidega kasutatakse antibakteriaalseid ravimeid;
- isegi kui sümptomid on täielikult kadunud, on oluline ravikuur lõpule viia, kuna infektsioon võib püsida ja see põhjustab kroonilise kolpiidi kulgu;
- ravi ajal on oluline mitte kasutada sünteetilist aluspesu;
- ravi tuleb läbi viia samaaegselt mõlema seksuaalpartneri jaoks;
- peate järgima dieeti;
- vältida hüpotermiat;
- käia välissuguelundite tualettruumis vähemalt kaks korda päevas.
Märge! Kui lapsel on tekkinud vaginiit, on vaja tüdrukut pärast iga tualetikülastust pesta.
Sõltuvalt haiguse tüübist ja tuvastatud patogeenist võib arst soovitada douchingut. Selliseid protseduure ei tohiks teha kauem kui 4-5 päeva, kuna see võib põhjustada tupe normaalse mikrofloora häireid ja häirida paranemisprotsessi. Douchingi lahendusi saab valmistada järgmiste tööriistade abil:
- kaaliumpermanganaat;
- kummeli ja salvei keetmine;
- rivanool;
- klorofüllipt;
- sooda.
Mõnikord asendatakse või täiendatakse dušši istumisvannidega.
Sageli määravad arstid kolpiidi korral põletikuvastased tupe ravimküünlad. Põhjalik ravi aitab kiiresti parandada heaolu ja vabaneda haiguse sümptomitest. Mõelge ravimitele, mida patsientidele kõige sagedamini soovitatakse.
Küünlad "Polygynax", mis sisaldavad nüstatiini, neomütsiini ja polümüksiini, tuleks asetada ühe kuni kahe nädala jooksul, 2 korda päevas. Ravimil on seenevastane ja antibakteriaalne toime, leevendab põletikku. Neid antibakteriaalseid vaginaalseid ravimküünlaid määravad sageli günekoloogid.

Küünlad "Terzhinan" on sarnase toimega, kuid need erinevad koostise poolest. Lisaks neomütsiinile ja nüstatiinile on toimeaineteks prednisoloon ja ternidasool. Neid naiste infektsioonide ravimküünlaid tuleb panna 1 tk üks kord päevas 10 päeva jooksul.
Küünlad "Mikozhinaks" põhinevad metronidasoolil, nüstatiinil, klooramfenikoolil ja deksametasoonil. Ravi selle ravimiga viiakse läbi 7-14 päeva. Päeval peate panema 1-2 küünalt, peamiselt öösel.
"Vokadin" - küünlad, mis sisaldavad joodi vabastavat ainet. Tänu sellele võitleb ravim infektsioonidega lokaalselt.
Kasutatav ravi võib otseselt sõltuda patogeeni tüübist. Kui vaginiidi põhjustas gardnerella, määrab arst:
Kui olete nakatunud Trichomonasiga, kasutage:
- "Metronidasool" vaginaalselt;
- "Lipp";
- "Tinidasool";
- "Osarbon";
- "Metrovagin";
- "Heksikon";
- "Neo-penotraan".
Tähtis! Trihhomonoosi ravi viiakse läbi kolm korda kolme menstruaaltsükli jooksul.
Candida perekonna seente lüüasaamisega on ette nähtud järgmised ravimid:
Sümptomite leevendamiseks võib koos põhiraviga kasutada Vagisili salvi. Ravimil ei ole seenevastast toimet, kuid see pehmendab nahka suguelundite piirkonnas ja vähendab ebameeldivate sümptomite intensiivsust.
Kolpiidi arenenud vormide korral kasutatakse mitte ainult kohalikku, vaid ka üldist ravi. Sõltuvalt patsiendi seisundist võib ravimeid võtta tablettide või isegi süstide kujul.
Võib määrata järgmisi ravimeid:
Kolpiidi atroofiliste vormide korral on ette nähtud hormoonravi. Need võivad olla tabletid või plaastrid. Tavaliselt kestab ravi kaks nädalat. Ravimi valik jääb arstile. Näiteks ravim "Colposeptin" sisaldab nii östrogeenseid kui ka antibakteriaalseid komponente.

Pärast patogeense mikrofloora hävitamist on oluline taastada kasulik taimestik. Nendel eesmärkidel kasutatakse järgmisi ravimeid:
- "Lactagel";
- "Acilact";
- "Bificol";
- "Laktobakteriin".
Väliste suguelundite hügieeni tagamiseks aktiivse ravi perioodil võite kasutada Miramistini ja Rotokani lahuseid.
Rahvapäraste ravimitega ravi hõlmab dekoktide ja infusioonidega pesemist. Järgmised kompositsioonid on tõhusad:
- kummeli keetmine;
- saialille lahjendatud infusioon;
- ürdisegu keetmine näruse, tüümiani, pune, naistepuna ja nõgese lehtedest;
- kadakakoore keetmine;
- stringi ja eukalüpti lehtede lahustatud infusioon.
Astelpaju ravimküünlad avaldavad soodsat mõju tupe mikrofloora seisundile. Saate neid osta igas apteegis. Enne ravi alustamist peate konsulteerima oma arstiga. See ei asenda esmast meditsiinilist ravi.
Ärahoidmine
Kolpiidi ennetamine hõlmab järgmisi tegevusi:
- planeeritud visiidid günekoloogi juurde iga kuue kuu tagant;
- intiimhügieeni hoolikas järgimine õrnade desinfektsioonivahendite kasutamisega;
- tualettpaberi õige kasutamine, et vältida pärasoole nakatumist;
- looduslikest kangastest aluspesu kandmine;
- eneseravimisest keeldumine ja hormonaalsete ravimite ja antibiootikumide kontrollimatu kasutamine;
- tervisliku eluviisi säilitamine ja immuunjõudude tugevdamine.
Tänu nendele lihtsatele ennetusmeetoditele on kolpiidi tekke oht minimaalne.
Kolpiidi õigeaegne ravi väldib haiguse ebameeldivaid tagajärgi. Naine, kes on sellise seisundi läbi teinud, suudab edukalt taluda ja sünnitada terve lapse.
Vaata videot:
Seniilne (atroofiline) kolpiit on haigus, mis on seotud tupe limaskesta põletikulise protsessiga. Muud nimetused: atroofiline menopausijärgne vaginiit, seniilne vaginiit.
Patoloogiat seostatakse peamiselt östrogeenide taseme langusega organismis, mis viib tupe siseseinu vooderdava lameepiteeli olulise hõrenemiseni.
Haiguse peamised sümptomid on tupe kuivus, sügelus, düspareunia. Sageli esineb korduva iseloomuga põletikuline reaktsioon. Atroofiline kolpiit mõjutab ligikaudu 40% menopausi algavatest naistest.
Mis see lihtsate sõnadega on?
Atroofiline kolpiit on tupeepiteeli seina hõrenemise protsess östrogeeni taseme languse tagajärjel. Sellist atroofiat esineb naistel kõige sagedamini perioodil, samas võib haigus tabada ka noori emasid imetamise ajal, mil naissuguhormoonide tootmine organismis väheneb.
Paljude patsientide jaoks on intiimse elu tagasilükkamise põhjuseks atroofilise kolpiidi sümptomid. Seksuaalvahekord muutub valulikuks, mille tulemusena väheneb huvi seksi vastu. Samuti on sügelemine pubis. Veelgi enam, suguelundite nõuetekohane toimimine on väga tihedalt seotud kuseteede tervisega.
Haiguse arengu põhjused
Atroofilise kolpiidi tekkele eelneb reeglina loomulik menopaus, ooforektoomia, adneksektoomia, munasarjade kiiritamine. Atroofilise kolpiidi peamine põhjus on hüpoöstrogenism - östrogeenipuudus, millega kaasneb tupeepiteeli vohamise peatumine, tupenäärmete sekretsiooni vähenemine, limaskesta hõrenemine, selle suurenenud haavatavus ja kuivus.
- Naised menopausi eas;
- Naised, kes on läbinud operatsiooni, mille tulemuseks oli munasarjade amputatsioon;
- Patsiendid, kes on läbinud suguelundite või väikese vaagna kiiritusravi;
- Naised, kellel on kilpnäärme häired ja mis tahes endokriinsüsteemi haigus;
- Nõrgenenud immuunsüsteemiga naised.
Glükogeeni kadumise, laktobatsillide vähenemise ja pH tõusuga seotud muutused tupe biotsenoosis põhjustavad kohaliku oportunistliku floora aktiveerumist ja bakterite tungimist väljastpoolt. Limaskesta mikrotrauma günekoloogiliste manipulatsioonide või seksuaalvahekorra ajal on infektsiooni sissepääsu väravad.
Üldise immuunsuse nõrgenemise ja krooniliste ekstragenitaalsete haiguste taustal areneb tupe limaskesta lokaalne mittespetsiifiline põletikuline reaktsioon; atroofiline kolpiit omandab korduva kangekaelse kulgemise.
Esimesed märgid
Patoloogilise protsessi arenedes täheldatakse järgmisi esimesi atroofilise kolpiidi tunnuseid:
- tupe kuivus;
- valu vahekorra ajal;
- tupe limaskesta punetus;
- valu häbemes, kõige sagedamini põletav - selle intensiivsus suureneb urineerimisel ja hügieeniprotseduuride ajal;
- (ilmub troofiliste muutuste tõttu põie- ja vaagnapõhjalihaste seintes);
- tupest väljumine, enamasti valkjas, koos vere ja ebameeldiva lõhnaga;
- võib täheldada ka füüsilise tegevuse ajal.

Sümptomid
Esimesed atroofilise vaginiidi nähud ilmnevad ligikaudu 5 aastat pärast viimase menstruatsiooni algust. Reeglina kulgeb haigus aeglaselt, sümptomid on kerged. Kliiniliste ilmingute sagenemine on seotud sekundaarse infektsiooni lisandumisega ja oportunistlike bakterite aktiveerumisega, mida soodustab limaskesta mikrotrauma selle vähese haavatavuse tõttu (näiteks pärast günekoloogilist läbivaatust, koosviibimist või pesemist/douchingut).
Peamised funktsioonid hõlmavad järgmist:
- Tupevoolus. Selle haiguse korral on tupest voolus kerge, limane või lähem vesisele. Nakkuse korral omandavad valged teatud tüüpi bakteritele iseloomulikud omadused (kalgendatud, rohekad, vahused) ja neil on ebameeldiv lõhn. Ka atroofilise vaginiidi puhul on iseloomulik määrimine. Reeglina on need ebaolulised, mõne tilga vere kujul ja on põhjustatud limaskesta traumaatilisusest (seksuaalne kontakt, arstlik läbivaatus, dušš). Mis tahes määrimise (nii väikese kui ka tugeva) ilmnemine postmenopausis on viivitamatu arstiabi põhjus.
- Ebamugavustunne tupes. Avaldub kuivustundena, tupe pitsitustundena, mõnel juhul valuna. Patogeense mikrofloora kinnitumisel ilmneb märkimisväärne sügelus ja põletustunne.
- Sage urineerimine. Seniilse tupepõletikuga kaasneb alati põie seina õhenemine ja vaagnapõhjalihaste toonuse nõrgenemine. Nende protsessidega kaasneb urineerimise sagenemine, kuigi päevas eritunud uriini kogus ei muutu (ei suurene). Lisaks aitavad nõrgenenud vaagnapõhjalihased kaasa uriinipidamatuse tekkele (köhimisel, naermisel, aevastamisel).
- Düspareunia. Valu seksuaalvahekorra ajal ja pärast seda on tingitud tupekihilise lameepiteeli ammendumist, närvilõpmete eksponeerimisest ja tupenäärmete sekretsiooni tootmise vähenemisest, nn määrimisest.
Samuti aitavad haigust kindlaks teha günekoloogiliste peeglite uuringuandmed. Need näitavad, et tupe limaskest on kahvaturoosa, arvukate hemorraagiatega. Kokkupuutel meditsiiniliste instrumentidega limaskest veritseb kergesti. Sekundaarse infektsiooni korral täheldatakse tupe turset ja punetust, hallikat või mädast eritist.
Diagnostika
Esimeste rikkumise tunnuste avastamisel on naine kohustatud külastama günekoloogi, et saada põhjalik uurimine ja vajalike analüüside kogumine.
Milliseid eksameid on vaja:
- Häbeme ja emakakaela visuaalne uurimine peeglist - limaskesta seisundi hindamine, mädaste ladestuste olemasolu selle seintel, mikropraod ja muud tüüpi kahjustused.
- Määrdude uurimine mikroskoobi all, bakterite, leukotsüütide, surnud epiteelirakkude olemasolu. Kasutades polümeraasi ahelreaktsiooni meetodit, on võimalik väga täpselt määrata infektsiooni tüüpi (patogeeni).
- Kolposkoopia - tupe uurimine optilise preparaadiga, põletikulise protsessi juuresolekul märgitakse emakakaela punetus ja haavatavus, määratakse tupe happesus.
- Vaagnaelundite ultraheli - emaka lisandite põletikulise fookuse tuvastamiseks.
Tänu õigeaegsele ja tõhusale ravile on võimalik taastada tupeepiteeli toitumine, et vältida ägenemisi tulevikus.
Haiguse oht seisneb selles, et kaugelearenenud staadiumides laieneb limaskesta atroofia põie lihaskudedesse, tekib uriinipidamatus. Lisaks on suur oht haigestuda mis tahes sugulisel teel levivasse nakkushaigusesse.
Haigus õigeaegse arsti poole pöördumisega on soodne.
 Emakakaela tüüp koos kolpiidiga
Emakakaela tüüp koos kolpiidiga Tüsistused
Kolpiidi negatiivsed tagajärjed on järgmised:
- voolab kroonilisse või ägedasse vormi;
- emakakaela ektoopia;
- , endotservitsiit (emakakaela kanali põletik);
- endometriit (emakapõletik), salpingiit (munajuhade põletik), ooforiit (munasarjade põletik);
- viljatus;
- emakaväline rasedus.
Kuidas ravida?
Terapeutilise ravi peamised eesmärgid on atroofilise kolpiidi ebameeldivate sümptomite kõrvaldamine, tupeepiteeli taastamine ja vaginiidi ennetamine. Hormoonravi määratakse sagedamini, eriti kui patsient on vanem kui 60 aastat. Peate taastama östrogeeni taseme, mis kõrvaldab limaskesta põletiku ja normaliseerib keha üldist seisundit. Teine võimalus on ravi rahvapäraste ravimitega, kuid arstid ei soovita traditsioonilisest meditsiinist loobuda.
Süsteemseks raviks ette nähtud ravimid:
- "Kliogest".Üks ravimi blister sisaldab 28 tabletti. Vastuvõttu võib alustada igal päeval, kuid mitte varem kui aasta pärast viimast menstruatsiooni. Ravimi koostis sisaldab noretisteroonatsetaati ja östradioolpropionaati. Hormoonasendusravina määratakse ravim 55 aasta pärast osteoporoosi tekke ennetamiseks ja atroofilise kolpiidi raviks. Ravim väljastatakse apteegis ilma retseptita.
- "Climodien". Toodetud suukaudseks manustamiseks mõeldud tablettidena. Üks pakend sisaldab 28 tabletti. Ravim sisaldab dienogesti ja östradiooli. Ravimit võetakse iga päev tableti kujul, soovitav on ravimit võtta samal ajal. Pärast pakendi lõppu alustage uue võtmist. Klimodien on ette nähtud naistele, kellel on väljendunud menopausi sümptomid (suurenenud higistamine, unehäired, kuumahood) ja atroofilise vaginiidi nähud, kuid mitte varem kui aasta pärast menopausi algust. Apteegis väljastatakse ravim ilma retseptita.
- "Davina". Toodetud siniste (igaüks 10 tk) või valge (igaüks 11 tk) tablettidena. Pakend sisaldab 21 tabletti. Valged tabletid sisaldavad östradiooli, sinised aga metoksüprogesterooni ja östradiooli. Neid võetakse iga päev 3 nädala jooksul samal ajal, pärast seda perioodi tehakse nädalane paus, millega kaasneb menstruaalverejooksu teke. Ravim on ette nähtud östrogeeni puudulikkuse korral, menopausijärgse osteoporoosi ennetamiseks ja menopausi sündroomi korral. Apteek väljastatakse ilma retseptita.
Küünlad, mis on ette nähtud atroofilise kolpiidi korral:
- "Ovestin". Toodetud suposiitide, tablettide ja tupekreemina. Toimeaine on östriool, lisaks piimhape, atsetüülpalmitaat, kartulitärklis. Ravimil on estriooliga sarnased omadused. Sarnane on ka raviskeem (esmalt suposiitide intravaginaalne manustamine iga päev 4 nädala jooksul, pärast mida üldise seisundi paranemisel vähendatakse annust 2 suposiidini nädalas). Seda müüakse apteegis ilma retseptita.
- Estriool. Suposiidid sisaldavad peamist toimeainet - östriooli (otse östrogeenset komponenti) ja lisaainena - dimetüülsulfoksiidi. Vabastage see ravim ilma retseptita. Raviskeem: esimene kuu intravaginaalne manustamine üks kord päevas, seejärel kaks korda nädalas. Ravim võib vähendada tupe sügeluse raskust, kõrvaldab düspareunia, liigse kuivuse. Küünlad on tõhusad ka urineerimishäirete, aga ka uriinipidamatuse korral, mida provotseerivad atroofilised protsessid tupe limaskestas.
- "Gynoflor E". Toodetud tablettidena tuppe sisestamiseks. Ravim sisaldab atsidofiilsete laktobatsillide lüofilisaati annuses 50 mg, samuti östriooli - 0,03 mg. Taastab tõhusalt tupe mikrofloorat (atsidofiilsete laktobatsillide toime) ning parandab ka tupeepiteeli toitumist, stimuleerib selle kasvu tänu preparaadis sisalduvale glükogeenile, toetab oma piimhappebakterite kasvu ja teket. tupe limaskest. Raviskeem: manustatakse intravaginaalselt üks tablett 6-12 päeva jooksul päevas, seejärel manustatakse üks tablett kaks korda nädalas. Saadaval apteekides ilma retseptita.
- Orto-günest". Saadaval tablettide, suposiitide ja tupekreemi kujul. Ravimi koostis sisaldab östriooli. Ravikuur: ravimi sisseviimine (olenemata vormist) annuses 0,5-1 mg päevas 20 päeva jooksul, pärast mida tehakse nädalane paus, sümptomite nõrgenemisega jätkatakse ravi 7 päeva kuus. Ravikuur peaks olema vähemalt kuus kuud.
Alternatiivsete ravimeetodite puhul on nende kasutamine lubatud, kuid ainult hormonaalsete ravimite põhiravi lisana. Rahvapäraseid abinõusid kasutatakse tavaliselt tupe limaskesta väljendunud põletikulise reaktsiooni korral, et kõrvaldada sügelus ja punetus, leevendada turset ja parandada limaskesta mikropragusid.
Nad kasutavad sooja vanni Rhodiola rosea, kadakamarjade, salvei, saialille, kummeli ja muude ravimpreparaatidega. Samuti võib intravaginaalselt sisestada aaloemahlaga niisutatud tampoone, võtta tõmmist kibuvitsamarjade, magusa ristiku, nõgese, salvei, piparmündi või vereurmarohi segust. Samuti on lubatud juua teed vaarikalehest, kummelist ja pajulehtedest.
Ärahoidmine
Ennetavad meetmed on atroofilise kolpiidi ravi lahutamatu osa ja teatud meetmete pideva järgimisega väheneb patoloogia tekkimise oht nullini:
- jälgida ülekaalulisust, püüda vältida rasvumist;
- vannis käimine on eelistatav asendada dušiga;
- pärast tualeti kasutamist on soovitatav pesta eest taha, mitte vastupidi;
- intiimsete kohtade hügieeniks kasutage spetsiaalseid losjoneid, deodorante või vahtu;
- haiguse korral on vaja rangelt järgida ravikuuri;
- kandke puuvillast aluspesu, puuvillase vahetükiga sukkpüksid;
- pärast suplemist on soovitatav ujumistrikoo kohe ära võtta, et välistada selles pikaajaline viibimine;
- on vaja hoolikalt jälgida suguelundite hügieeni. Pesemisel on soovitav kasutada lihtsat lõhnatu seepi;
- säilitada hormonaalset tasakaalu (östrogeeni taset) spetsiaalse (östrogeeni asendus)raviga.